Tecnologie

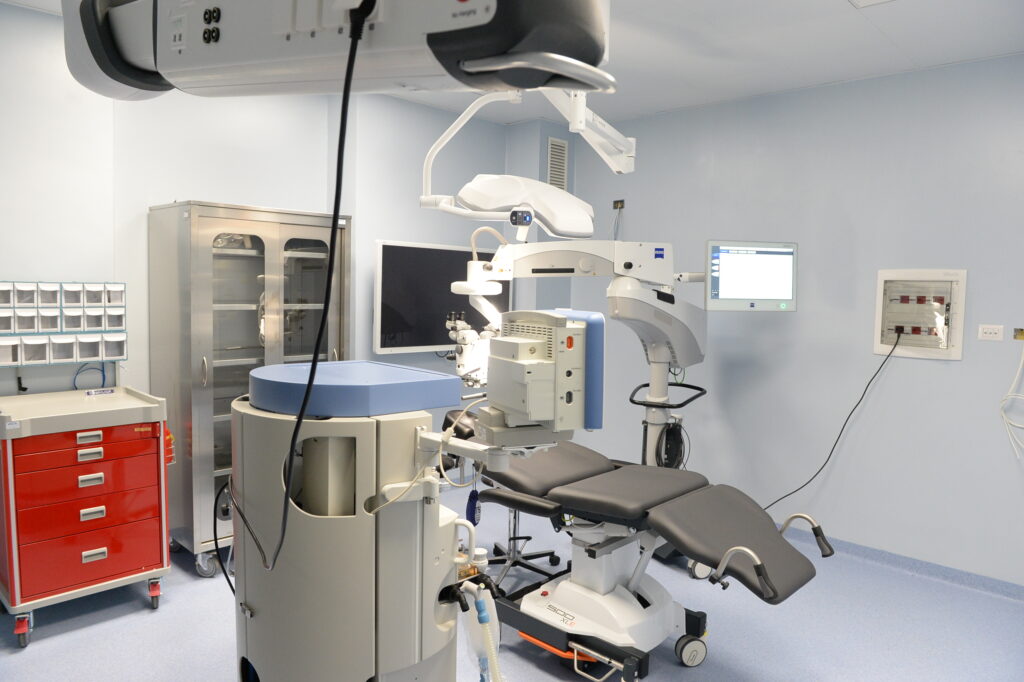

Tomografo a coerenza ottica LEICA EnFocus con il sostegno di Enel Cuore, la Onlus del Gruppo Enel – Il sistema OCT intraoperatorio Leica EnFocus, integrato nel microscopio Leica Proveo 8, è un sistema avanzato di imaging che consente di ottenere immagini ad alta risoluzione e in tempo reale delle strutture oculari durante la chirurgia. Fornisce al chirurgo informazioni fondamentali per decisioni rapide e precise, superando i limiti della sola visione microscopica. È particolarmente utile in chirurgia retinica, corneale e del glaucoma, dove permette di valutare adesione di tessuti, posizionamento di impianti e gestione di complicanze intraoperatorie. L’integrazione diretta nel microscopio garantisce efficienza, sicurezza e maggiore successo degli interventi.
- PCR – Bio-Rad Laboratories INC CFX Opus 96 DX E’ un sistema aperto che offre la massima flessibilità nello sviluppo rapido di analisi in un ambiente di laboratorio clinico. Può multiplexare fino a 5 target per pozzetto. Il portafoglio CFX Opus Dx offre opzioni per gestire più thruput e volumi di campione. Gli strumenti offrono quantificazione precisa, prestazioni accurate del termociclatore e un potente software di facile utilizzo.
- Retinografo – Optos Silverstone Permette una scansione ad altissima velocità al fine di effettuare un imaging delle strutture vascolari superficiali e profonde sia retiniche che coroideali. Questo permette a sua volta una valutazione preoperatoria per escludere la presenza di neovascolarizzazioni occulte in pazienti che verranno sottoposti a chirurgia vitreoretinica. Lo studio vascolare del paziente può fornire informazioni sul recupero funzionale postoperatorio e supportare la diagnostica clinica in caso di pazienti con patologie oncologiche del segmento posteriore
- Microscopio Speculare – KONAN CellCheck C Dispositivo avanzato per l’analisi endoteliale corneale. Utilizza tecnologia speculare per fornire immagini ad alta risoluzione delle cellule endoteliali, facilitando la diagnosi e il monitoraggio di patologie corneali. La sua interfaccia intuitiva e il software di analisi integrato permettono una valutazione rapida e precisa. È progettato per essere ergonomico e facile da usare, migliorando l’efficienza nei contesti clinici.
- Laser retinico PASCAL Synthesis 577 Permette un trattamento laser sottosoglia ovvero una nuova opzione terapeutica per pazienti affetti da edema maculare diabetico. La lunghezza d’onda più lunga di 577 nm colpisce meglio l’epitelio pigmentato retinico con una dispersione inferiore rispetto ai laser a 532 o 561 nm.
- RETIMAX ADVANCED PLUS E’ un sofisticato sistema diagnostico utilizzato in oftalmologia per la valutazione della funzionalità retinica ed elettrofisiologica. Dotato di tecnologie avanzate, permette di eseguire test come ERG (elettroretinogramma) e VEP (potenziali evocati visivi) con alta precisione. Il software integrato offre analisi dettagliate e report completi, facilitando la diagnosi di malattie retiniche e neuro-oftalmiche. Il design ergonomico e l’interfaccia intuitiva migliorano l’esperienza utente e l’efficienza operativa.
- Spettrometro di massa – Orbitrap Exploris 240 equipaggiato con High-Field Asymmetric-Wavefrom Ion Mobility Spectrometry Permette un approccio sperimentale di proteomica qui applicata all’oftalmologia al fine di: espolorare le basi pato-fisiologiche di patologie oculari, identificare biomarcatori di valenza diagnostica o prodiagnostica in fluidi biologici, elaborare modelli farmacologici di sviluppo, elaborare piattaforme di analisi diagnostica, prevalentemente in campo microbiologico.
- High Performance Liquid Chromatography (HPLC)
- Microscopio Leica Proveo 8 Un sistema avanzato progettato per la chirurgia oftalmica. Offre una qualità ottica superiore grazie alla tecnologia FusionOptics, che combina alta risoluzione e profondità di campo estesa. Dispone di un’illuminazione LED integrata per una visualizzazione chiara e costante dei tessuti oculari. Il sistema di autofocus automatizzato e il controllo delle immagini digitale migliorano l’accuratezza e l’efficienza durante gli interventi chirurgici. La configurazione modulare del Proveo 8 consente una personalizzazione flessibile per soddisfare le esigenze specifiche dei chirurghi.
- Perimetro Octopus 900 Uno strumento diagnostico avanzato per la valutazione del campo visivo. È dotato di un’ampia gamma di test standardizzati e personalizzati per rilevare e monitorare patologie come il glaucoma. La tecnologia EyeSuite integrata facilita l’analisi dei dati e la gestione dei pazienti. Il design ergonomico e l’interfaccia intuitiva garantiscono un uso confortevole e efficiente. La versatilità dell’Octopus 900 lo rende adatto sia per cliniche che per studi specialistici.
- Cobra Yag Laser Dispositivo medico avanzato utilizzato in oftalmologia per il trattamento di varie patologie oculari, tra cui la capsulotomia posteriore e l’iridotomia. Grazie alla sua precisione, permette interventi sicuri e minimamente invasivi. È dotato di un’interfaccia intuitiva e di un design ergonomico, che ne facilitano l’utilizzo da parte dei professionisti. La tecnologia laser di alta qualità assicura risultati efficaci e rapidi.
- Modulo Angioplex Sfrutta la tecnologia OCT angiography (OCTA) per visualizzare la microvascolatura retinica senza l’uso di coloranti. Questo consente la rilevazione dettagliata di anomalie vascolari, come neovascolarizzazioni e microaneurismi, migliorando la diagnosi e il monitoraggio di patologie retiniche. Il sistema fornisce immagini ad alta risoluzione in tempo reale, facilitando interventi tempestivi.
